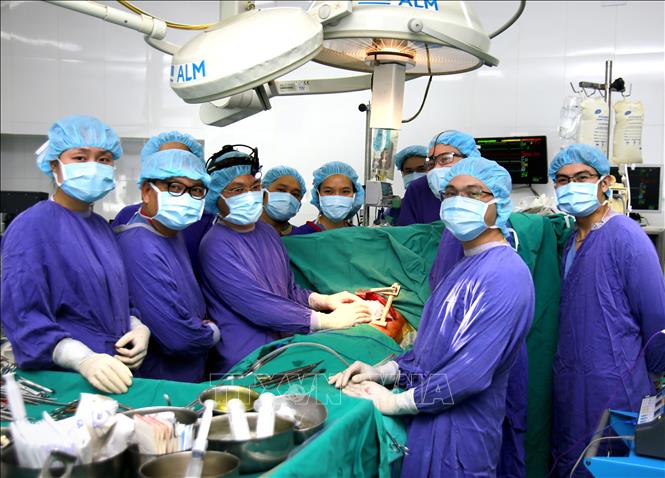
 Kíp phẫu thuật lấy – ghép 6 tạng từ một người cho đa tạng bị chết não để ghép cho người bệnh tại Bệnh viện Hữu nghị Việt Đức. Ảnh: TTXVN phát
Kíp phẫu thuật lấy – ghép 6 tạng từ một người cho đa tạng bị chết não để ghép cho người bệnh tại Bệnh viện Hữu nghị Việt Đức. Ảnh: TTXVN phát
Nhiều ca ghép tạng không có sự hỗ trợ của chuyên gia nước ngoài
Ngày 12/12/2018, ngành ghép tạng Việt Nam trải qua cảm xúc đặc biệt khi lần đầu tiên tại Việt Nam thực hiện ghép đồng thời 5 tạng một lúc. Đặc biệt, các ca ghép tạng đều do các bác sĩ của Bệnh viện Hữu nghị Việt Đức thực hiện mà không có sự hỗ trợ của chuyên gia nước ngoài. Tổng số nhân lực tham gia đồng thời 5 ca ghép tạng lên tới gần 500 người.
Đó là ca ghép cùng lúc 2 lá phổi cho bệnh nhân ung thư phổi hiếm gặp từ nguồn đa tạng của người cho chết não là nam bệnh nhân 40 tuổi ở Ninh Bình. Ca ghép 2 phổi cho bệnh nhân bắt đầu 9h ngày 12/12 và kéo dài suốt 14 tiếng, kết thúc lúc 23h cùng ngày. 10 ngày đầu sao ghép phổi, diễn biến sức khỏe bệnh nhân rất tốt. Các thông số chuyên môn liên quan đến phổi ghép đều tiến triển tốt, khẳng định ca ghép hai phổi đã rất thành công về kỹ thuật.
Cùng ngày, từ nguồn tạng của người hiến, Bệnh viện Hữu nghị Việt Đức thực hiện đồng thời 3 ca ghép tim, gan, thận cho 3 bệnh nhân. Trong đó tim được ghép cho bệnh nhân nam, 60 tuổi, mắc bệnh cơ tim giãn nở giai đoạn cuối, đang điều trị hồi sức tích cực chờ ghép tim tại Bệnh viện Hữu nghị Việt Đức (thở máy, bóng đối xung nội động mạch chủ), nguy cơ tử vong rất cao trong vòng 1 tháng nếu không có tim hiến để ghép. Gan ghép cho bệnh nhân nữ, 63 tuổi, mắc bệnh u gan, tiến triển sau ghép rất thuận lợi. Thận ghép cho bệnh nhân nam, 41 tuổi, bị suy thận giai đoạn cuối, tiến triển sau ghép rất ổn định. Quả thận còn lại chuyển vào Bệnh viện Nhi đồng 2 Thành phố Hồ Chí Minh cho bệnh nhi nam giới, 15 tuổi, mắc suy thận giai đoạn cuối cần ghép thận gấp, được Trung tâm điều phối ghép tạng Quốc gia hỗ trợ điều phối “xuyên Việt” (bằng hàng không dân dụng của Vietnam Airlines). Sau ghép ổn định, bệnh nhân tỉnh táo, tự thở tốt, ăn uống được.
Trước đó, cũng tại Bệnh viện Hữu nghị Việt Đức, chỉ trong 1 tháng (từ 20/5-20/6/2018), Bệnh viện đã có 4 bệnh nhân chết não hiến tạng. Từ nguồn tạng quý báu được hiến này, Bệnh viện Hữu nghị Việt Đức đã ghép cho 16 bệnh nhân (gồm: 8 quả thận, 4 lá gan, 4 quả tim), trong đó có 2 quả tim được vận chuyển từ Hà Nội vào Bệnh viện Trung ương Huế để ghép cho 2 bệnh nhân.
Cũng đầu năm 2018, lần đầu tiên các bác sĩ Bệnh viện Quân đội 108 đã thực hiện thành công ca ghép phổi từ người cho chết não… Những kết quả trên đã đánh dấu sự phát triển vượt bậc của ngành ghép tạng nước nhà.
Nguồn mô, tạng chủ yếu vẫn từ người cho sống
Ngày 16/10, Ngân hàng mô thuộc Bệnh viện Hữu nghị Việt Đức đã đi vào hoạt động. Đây là ngân hàng mô đầu tiên tại Việt Nam được thành lập theo quy định của Luật hiến, lấy, ghép mô, bộ phận cơ thể người và hiến lấy xác số 75/2006/QH11 và Nghị định 118/2016/NĐ-CP của Chính phủ quy định về tổ chức, hoạt động của ngân hàng mô, theo giấy phép hoạt động số 555/BYT-GPHĐNHM và Quyết định số 195/QĐ-VĐ năm 2018 về việc thành lập Ngân hàng mô thuộc Bệnh viện Hữu nghị Việt Đức.
Ngân hàng mô có nhiệm vụ tiếp nhận, bảo quản, lưu trữ, vận chuyển mô; cung ứng mô cho các cơ sở y tế, cơ sở nghiên cứu, đào tạo y học. Ngân hàng cũng cung ứng, trao đổi mô với ngân hàng mô khác và hợp tác với cơ quan tổ chức, cá nhân nước ngoài nhằm mục đích khám bệnh, chữa bệnh, đào tạo, nghiên cứu y học.
Giáo sư, Tiến sĩ Trịnh Hồng Sơn, Giám đốc Trung tâm Điều phối ghép tạng Quốc gia cho biết, với Ngân hàng mô, khi có người chết não hiến tạng thì ngoài những tạng cần ghép ngay, Ngân hàng sẽ lưu trữ những bộ phận khác như gân, van tim, xương, ruột… Ngân hàng mô từ khi đi vào hoạt động đã bảo quản gần 1.000 mảnh xương sọ, bảo quản van tim, gân, mạch máu để thực hiện ghép cho người bệnh.
Theo Giáo sư, Tiến sĩ Trịnh Hồng Sơn, chỉ tính riêng tại một số bệnh viện lớn ở Hà Nội, có khoảng 6.000 người bị suy thận mạn cần được ghép thận, trên 1.500 người có chỉ định ghép gan, khoảng 300.000 người mù do các bệnh lý giác mạc, trên 6.000 người đang chờ được ghép giác mạc và hàng trăm người chờ được ghép tim, phổi... Riêng Bệnh viện Hữu nghị Việt Đức thực hiện hàng chục nghìn ca đại phẫu hàng năm, trong đó ghép tạng, ghép van tim, mạch máu, ghép xương, gân trong chấn thương chỉnh hình. Vì vậy, nhu cầu lớn về ghép xương, mạch máu, van tim, gân... cho bệnh nhân ở các bệnh viện là rất lớn.
Tuy nhiên, vấn đề khó khăn nhất hiện nay là thiếu nguồn mô, tạng để ghép, đặc biệt là nguồn hiến tặng từ người chết não. Đến thời điểm này, việc hiến mô, tạng ở nước ta vẫn chưa mang tính phổ biến và chưa được nhiều người chấp nhận. Điều đáng nói là trong khi ở các nước phát triển, có tới hơn 90% nguồn cung cấp mô, tạng là từ các bệnh nhân chết não, chết tuần hoàn thì ở Việt Nam nguồn mô, tạng chủ yếu vẫn từ người cho sống, số lượng người hiến tặng mô, tạng còn rất ít do nhiều lý do...
Theo thống kê của Trung tâm Điều phối ghép tạng Quốc gia, tính đến ngày 31/8/2018, số ca hiến tạng từ người cho chết não, chết tuần hoàn mới chỉ khoảng 223 trường hợp, chiếm tỷ lệ 6,6%.
"Chết não là không tự thở, mất hết phản xạ, không cử động và chắc chắn là sẽ chết. Chúng tôi rất tiếc khi một người bị chết não mà gia đình đưa về nhà để chôn, giá như gia đình người chết não hiến tạng sẽ cứu được nhiều người…", Giáo sư, Tiến sĩ Trịnh Hồng Sơn chia sẻ.