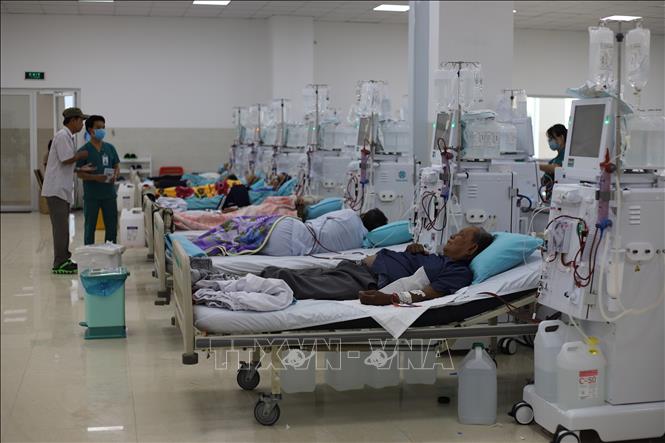
 Nhiều bệnh nhân đến điều trị tại Bệnh viện Đa khoa Hồng Hưng (Tây Ninh). Ảnh tư liệu: Lê Đức Hoảnh/TTXVN
Nhiều bệnh nhân đến điều trị tại Bệnh viện Đa khoa Hồng Hưng (Tây Ninh). Ảnh tư liệu: Lê Đức Hoảnh/TTXVN
Tại 28 tỉnh phía Bắc và Bắc Trung bộ, tổng số bệnh nhân thận nhân tạo là 14.787 bệnh nhân, tỷ lệ bệnh nhân thận nhân tạo/ triệu dân là 308,6±119,9; thấp nhất là ở Lai Châu có 50 bệnh nhân, cao nhất là Hà Nội có 3.701 bệnh nhân. Đây là số liệu khảo sát mới nhất của Hội Lọc máu Việt Nam được công bố tại Hội nghị khoa học lần thứ nhất tổ chức tại Hà Nội ngày 6/11.
Theo ước tính, hiện tại Việt Nam có khoảng 30.000 người bệnh lọc máu, chiếm 0,031% dân số. Trong khi đó tại 28 tỉnh mới có 155 đơn vị thận nhân tạo với 2.800 máy chạy thận nhân tạo, trong đó gần 50% là máy sử dụng từ 1-5 năm và có đến trên 11% số máy đã chạy được trên 10 năm. Do số lượng máy thận nhân tạo ít, số bệnh nhân lại đông nên số đơn vị chạy 3 ca/ngày là 91 đơn vị (57,7%); đơn vị chạy 4 ca là 22 đơn vị (14,2%)…
Mặc dù lọc máu chu kỳ đã được thực hiện đến tuyến huyện, tuy nhiên việc đáp ứng nhu cầu người bệnh còn nhiều khó khăn. Tỷ lệ bao phủ lọc máu còn thấp và không đồng đều (chỉ 34.5% quận, huyện có đơn vị lọc máu; Cơ cấu tổ chức đơn vị lọc máu không nhất quán, phối hợp với nhiều chuyên khoa khác; Không có tính đa dạng về quản lý lọc máu, 100% đơn vị lọc máu nằm trong bệnh viện, chưa có các đơn vị độc lập hoặc vệ tinh…
Dự kiến số lượng người bệnh có nhu cầu lọc máu sẽ gia tăng trong những năm tới, đòi hỏi y tế các địa phương và toàn xã hội phải chung tay, để mở rộng và phát triển hơn nữa chuyên ngành lọc máu.
Theo Tiến sĩ Nguyễn Hữu Dũng, Chủ tịch Hội lọc máu Việt Nam, Phó Giám đốc Trung tâm Thận-Tiết niệu và Lọc máu, Bệnh viện Bạch Mai, người bệnh lọc máu là một trong những đối tượng có nguy cơ mắc và chịu ảnh hưởng nghiêm trọng hơn khi mắc COVID-19 do nguy cơ diễn biến nặng trên bệnh lý nền, tình trạng suy giảm miễn dịch và thường xuyên tiếp xúc với môi trường bệnh viện.
Bối cảnh đại dịch COVID-19 diễn biến phức tạp tại Việt Nam và trên thế giới đã đưa ra nhiều thách thức cho ngành lọc máu. Rất nhiều vấn đề nảy sinh như lọc máu cho bệnh nhân COVID-19 mắc thận nhân tạo như thế nào, lọc máu ở trung tâm cách ly được thực hiện ra sao?
Tại Việt Nam, theo báo cáo tình hình COVID-19 tại Đà Nẵng năm 2020, ghi nhận 46 người bệnh lọc máu mắc COVID-19. Trong đó, có 26 người bệnh tử vong (56,5%), riêng tại Bệnh viện dã chiến Hòa Vang, tiếp nhận điều trị cho người bệnh lọc máu mắc COVID-19, số người bệnh tử vong là 12 người (31,5%).
Thực tế tại Đà Nẵng cho thấy, nếu được chuẩn bị tốt về điều kiện cơ sở vật chất, nhân lực, đào tạo, tổ chức sàng lọc, phân nhóm người bệnh lọc máu, tổ chức, điều phối hoạt động lọc máu thì chúng ta có thể giảm thiểu được nguy cơ lây nhiễm, hạn chế nguy cơ diễn biến nặng và hạn chế được số người bệnh tử vong.
Theo Tổ chức Y tế Thế giới, tỷ lệ người bệnh lọc máu mắc COVID-19 diễn biến nặng và nguy kịch khoảng 16 - 20%.
Nhằm bảo đảm cung cấp dịch vụ lọc máu cho người bệnh lọc máu tại các cơ sở khám, chữa bệnh không bị gián đoạn trong bối cảnh dịch COVID-19, trong thời gian qua, Hội Lọc máu Việt Nam đã tham gia với Cục Quản lý Khám, chữa bệnh xây dựng “Hướng dẫn tổ chức hoạt động lọc máu trong các cơ sở khám bệnh, chữa bệnh trong dịch bệnh COVID-19” và được Bộ trưởng Bộ Y tế ban hành tại Quyết định 3639/QĐ-BYT ngày 30/7/2021. Hội cũng đề nghị bệnh nhân thận nhân tạo là những đối tượng được ưu tiêm vacvine COVID-19 để hạn chế tình trạng diễn biến nặng…
Tại Hội thảo, các đại biểu nghe các báo cáo về thực trạng lọc máu Việt Nam; Lọc máu cho bệnh nhân thận mạn nhiễm COVID-19 nặng; Lọc máu tại các trung tâm cách ly: từ khuyến cáo đến thực tiễn; Bệnh thận mạn tính: Khi nào điều trị thay thế thận?; Nước R0 trong lọc máu; An toàn trong lọc máu: Yếu tố con người và công nghệ; Liệu pháp dinh dưỡng cho người bệnh lọc máu; Lọc máu cho người bệnh đái tháo đường; Vai trò của liệu pháp dinh dưỡng y khoa trên người bệnh lọc máu cao tuổi….
Trước diễn biến của tình hình dịch COVID-19, Hội Lọc máu Việt Nam cũng khuyến cáo các đơn vị phải chủ động xây dựng mô hình lọc máu tại địa phương cho phù hợp, có sự chuẩn bị về nhân lực, đào tạo, kỹ thuật; trang thiết bị, vật tư y tế… để đáp ứng nhu cầu của người bệnh.